
Dan penting untuk diingat: sekali induksi dimulai, tidak ada jalan mundur. Jika tubuh tidak merespons, proses bisa berakhir dengan intervensi lebih lanjut—termasuk operasi sesar.
Langkah 1: Melunakkan atau Mematangkan Serviks (Cervical Ripening)
Selama kehamilan, serviks bersifat:
- Keras
- Tertutup rapat
- Menghadap ke belakang
Agar bisa terbuka, serviks harus mengalami proses pematangan yang sangat kompleks:
- Hormon seperti relaksin, estrogen, dan prostaglandin memainkan peran besar
- Jaringan serviks berubah dari padat menjadi lunak dan elastis
- Proses ini biasanya berlangsung secara bertahap dan selaras dengan sinyal tubuh bayi
Dalam induksi medis, proses ini dipercepat dengan dua pendekatan:
Metode Farmakologis:
- Prostaglandin sintetis (misalnya Prostin E2, Cervidil) diberikan dalam bentuk gel, pita, atau tablet
- Tujuannya: melunakkan serviks agar bisa dibuka dengan mudah
- Risiko:
- Kontraksi terlalu cepat dan kuat (hiperstimulasi) → bisa menyebabkan stres janin
- Efek samping nyeri tajam yang belum tentu efektif membuka serviks
Menurut WHO (2018), prostaglandin harus digunakan dengan pengawasan ketat karena bisa meningkatkan kebutuhan akan SC jika terjadi hiperstimulasi.
Metode Mekanis:
- Sweeping membran: bidan atau dokter memasukkan jari dan menggosokkan area sekitar serviks untuk memicu prostaglandin alami
- Balon kateter: balon kecil dimasukkan ke serviks dan diisi air untuk “memaksa” pembukaan
Cochrane Review (2020) menyatakan bahwa sweeping rutin dari minggu ke-38 tidak memberikan manfaat signifikan dan sering membuat ibu merasa tidak nyaman atau stres.
Banyak ibu tidak tahu bahwa tahap ini bisa berlangsung berhari-hari, melibatkan beberapa kali evaluasi dan prosedur yang mengganggu kenyamanan dan rasa aman.
Langkah 2: Memecahkan Ketuban (Amniotomy)
Setelah serviks cukup terbuka (minimal sekitar 2–3 cm), maka tenaga kesehatan bisa melakukan pemecahan kantung ketuban secara manual menggunakan alat kecil bernama amnihook.
Tujuannya:
- Memicu kontraksi yang lebih kuat
- Membantu kepala bayi menekan serviks
- Mengurangi hambatan cairan di jalur lahir
Tapi tetap ada risiko yang harus dipahami:
- Risiko infeksi meningkat setelah kantung ketuban dipecahkan
- Bila posisi bayi belum optimal, bisa memperburuk malposisi
- Tali pusat bisa turun lebih dulu (prolaps), yang merupakan keadaan gawat darurat
Sarah Wickham (2021) menjelaskan bahwa amniotomy sebaiknya tidak dilakukan rutin, terutama bila posisi bayi belum benar-benar masuk panggul.
Langkah 3: Membuat Kontraksi (Stimulasi Uterus)
Jika ketuban sudah dipecahkan dan serviks terbuka, tapi kontraksi belum terjadi atau tidak adekuat, maka digunakan:
- Oksitosin sintetis (Syntocinon/Pitocin) lewat infus
- Diberikan secara bertahap untuk memicu kontraksi yang cukup kuat dan teratur
Masalahnya: oksitosin sintetis tidak meniru pola hormonal alami.
Kontraksi bisa:
- Datang terlalu cepat
- Terlalu intens
- Tidak memberi waktu istirahat bagi rahim dan bayi
Ini sangat berbeda dengan oksitosin alami, yang dilepaskan otak dalam gelombang ritmis—memicu kontraksi sekaligus menciptakan rasa nyaman, bonding, dan pengurangan nyeri lewat beta-endorfin.
Michel Odent menyebut bahwa oksitosin buatan tidak menembus sawar darah otak, sehingga ibu tidak mengalami “labour trance” atau trans alami yang mendalam.
Sarah Buckley (2020): “Induksi memotong jalur hormonal ibu, menciptakan pengalaman persalinan yang lebih menyakitkan secara fisik dan emosional.”
Penny Simkin menambahkan bahwa persepsi nyeri meningkat tajam saat induksi karena:
- Kurangnya kendali
- Lingkungan yang tidak mendukung
- Kurangnya dukungan emosional
Dampak Psikofisiologis: Ilustrasi Visual
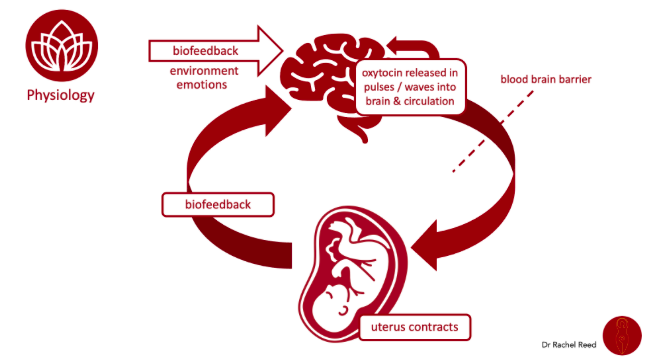 Gambar 1 menunjukkan siklus positif antara otak, rahim, dan hormon:
Gambar 1 menunjukkan siklus positif antara otak, rahim, dan hormon:
- Emosi & lingkungan memengaruhi pelepasan oksitosin
- Oksitosin bekerja di otak dan rahim
- Kontraksi rahim memberi umpan balik ke otak → memperkuat proses
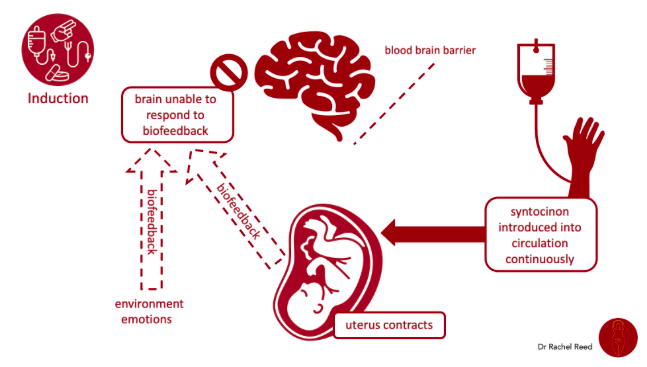 Gambar 2 menunjukkan saat induksi medis:
Gambar 2 menunjukkan saat induksi medis:
- Otak tidak lagi menerima biofeedback
- Lingkungan dan emosi tidak bisa ikut menyempurnakan proses
- Rahim berkontraksi karena stimulan kimia → tapi tidak selaras dengan sistem hormonal ibu
Nah apa yang terjadi setelah bayi lahir?
Dalam persalinan alami:
- Oksitosin tetap mengalir → membantu kontraksi rahim untuk mengeluarkan plasenta
- Mengurangi risiko perdarahan
- Mendukung inisiasi menyusu
Dalam persalinan induksi:
- Ibu tidak punya cukup oksitosin alami
- Harus tetap diberikan infus oksitosin → untuk kontraksi plasenta dan mencegah perdarahan
- Risiko bonding terganggu dan menyusu lebih sulit
Induksi adalah Paket, Bukan Langkah Lepas
Setelah langkah 1 dimulai, ibu biasanya akan:
- Mengalami prosedur demi prosedur
- Dirawat sebagai pasien “berisiko tinggi”
- Dipantau ketat lewat CTG
- Memiliki lebih sedikit kebebasan bergerak
WHO dan NICE guidelines menegaskan:
“Setiap induksi harus dipertimbangkan secara individual, dan keputusan dibuat bersama berdasarkan informed choice, bukan rutinitas.”
Induksi = Intervensi. Bukan Jalan Mudah, Tapi Kadang Perlu
Induksi bukan pilihan jahat. Tapi bukan jalan ringan yang bisa dianggap sama seperti persalinan alami.
Kalau kamu memutuskan untuk induksi:
- Pahami bahwa kamu sedang memaksa tubuh dan bayi melakukan sesuatu sebelum waktunya
- Siapkan diri secara fisik dan emosional
- Minta pendampingan yang suportif dan informatif
- Buat birth plan versi induksi yang penuh kesadaran
Karena meski jalannya berbeda, kamu tetap berhak menjalani proses melahirkan dengan kekuatan, kendali, dan cinta.
Referensi Ilmiah:
-
World Health Organization. WHO Recommendations: Induction of Labour at or Beyond Term. 2018.
-
Muglu J, et al. “Risk of stillbirth and neonatal death with advancing gestation at term.” PLoS Med, 2019.
-
Dahlen HG, et al. “Maternal and perinatal outcomes among low-risk women giving birth in private and public hospitals in NSW, Australia.” BMJ Open, 2021.
-
Cheng YW, et al. “The impact of fetal weight estimation on mode of delivery and perinatal outcomes.” Am J Obstet Gynecol, 2018.
-
Gude NM, et al. “Growth and function of the normal human placenta.” Thromb Res, 2004.
-
Cleary GM, Wiswell TE. “Meconium-stained amniotic fluid and the meconium aspiration syndrome.” Pediatr Clin North Am, 1998.
-
McKenna DS, et al. “Placental calcification: ultrasonographic grading and neonatal outcome.” Obstet Gynecol, 2021.
-
Quotes and framework inspired by Dr. Rachel Reed, Michel Odent, Sarah Buckley, and Ina May Gaskin.


